Позвоночник преодолевает множество функциональных нагрузок и является основой опорно-двигательного аппарата. Диски обеспечивают плавность и гибкость движений смежных позвонков, смягчают вибрацию. Травмы, заболевания и чрезмерные нагрузки приводят к их дегенерации. Дистрофические изменения дисков и прилегающих структур диагностируют как межпозвонковый остеохондроз.
Причины развития патологии
Заболевание носит хронический характер. В международном классификаторе МБК 10 ему присвоен код М 42, который подразделяется на юношеский М 42.0., остеохондроз у взрослых М 42.1. и неуточненного патогенеза М 42.9.
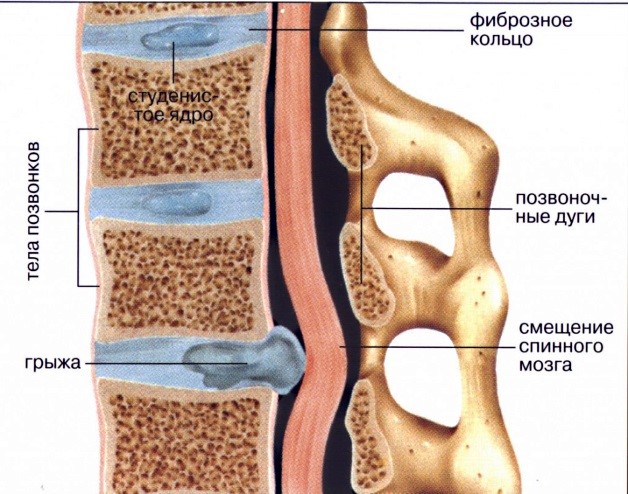
В процессе деструктивных изменений диски начинают терять влагу, ядро постепенно высыхает и распадается на мелкие фрагменты. Фиброзное кольцо истончается, теряя эластичность. Постепенно дегенеративные процессы распространяются на смежные позвонки. В ответ на постоянное раздражение происходит разрастание костной ткани и образование краевых остеофитов. Дальнейшая дегенерация диска приводит к уменьшению высоты позвоночного столба, замещению хрящевых структур соединительной тканью и полному разрушению всех элементов диска.
На развитие патологического процесса и потерю эластичности хрящевых элементов влияют следующие факторы:
- слабый мышечный корсет;
- гиподинамия;
- длительные нагрузки на позвоночник;
- лишний вес;
- травмы позвонков;
- недостаток витаминов;
- генетическая предрасположенность;
- аутоиммунные заболевания;
- эндокринные нарушения.
На заметку. Процесс дистрофии хрящевых структур может быть усугублен недостаточной трофикой тканей, особенностью строения позвоночного столба, например аномалией Кимерли. Пороки в костном строении приводят к нарушению кровообращения и раннему межпозвонковому остеохондрозу.
Врачи отмечают, что межпозвонковый остеохондроз проходит несколько стадий, каждая из которых сопровождается характерными симптомами. На первой стадии пациенты часто испытывают легкие дискомфорты в области спины, которые могут быть связаны с физической нагрузкой. На второй стадии боли становятся более выраженными и могут иррадиировать в конечности, что связано с началом дегенеративных изменений в межпозвонковых дисках. Третья стадия характеризуется постоянными болями, ограничением подвижности и возможными неврологическими проявлениями, такими как онемение или слабость в руках и ногах. На четвертой стадии, по мнению специалистов, происходит значительное разрушение дисков и формирование остеофитов, что может привести к серьезным осложнениям. Важно своевременно обращаться к врачу при первых симптомах, чтобы предотвратить прогрессирование заболевания и сохранить качество жизни.

Стадии
В зависимости от отдела позвоночника варьируется толщина диска. Функциональная нагрузка увеличивается от шеи к пояснице, достигая наибольшей точки в L5 S1 позвонках, поддерживающих всю тяжесть вышележащих отделов. Заболевание классифицируют по стадиям и участкам локализации. Различают межпозвонковый остеохондроз шейного, грудного и поясничного отделов.

Стадии (степени) заболевания:
- 1 стадия. Начинают происходить дегенеративные изменения диска, появляются мелкие трещинки в фиброзном кольце. Заболевание 1 степени не вызывает симптомов и диагностируется редко.
- 2 стадия. Для нее характерна длительная нестабильность пораженного отдела. Фиброзное кольцо растрескивается и приводит к нарушению фиксации диска. В результате человек чувствует дискомфорт и пытается разгрузить спину, принимая различные позы.
- 3 стадия. Дегенеративно-дистрофические процессы приводят к снижению толщины межпозвонковых дисков, вызывая боль и неврологические отклонения.
- 4 стадия. Происходит образование костных наростов и стабилизация положения.
Симптомы
Клиническая картина зависит от локализации заболевания и степени поражения межпозвонковых дисков. Шейный отдел расположен близко к головному мозгу и имеет большое количество сосудов и нервных окончаний. Их сдавливание приводит к ограничению питания мозговых клеток. В результате появляются различные симптомы:
- хронические головные боли;
- головокружение;
- снижение остроты зрения и слуха;
- нарушение координации;
- психоэмоциональные расстройства;
- бессонница;
- нарушение работы сердечно-сосудистой системы;
- онемение и слабость конечностей.
Для межпозвонкового остеохондроза поясничного отдела позвоночника типичны люмбалгии, чувство скованности, стреляющие боли с иррадиацией в ягодицу, слабость конечностей, снижение уровня рефлексов сухожилий. Иногда человек может почувствовать резкую боль в месте ущемления нерва.
Межпозвонковый остеохондроз — это заболевание, которое вызывает множество обсуждений среди людей, страдающих от болей в спине и шее. Многие отмечают, что на ранних стадиях симптомы могут быть незначительными: легкие дискомфорты и усталость. Однако с прогрессированием болезни боли становятся более интенсивными, и пациенты начинают испытывать ограничения в движении. Некоторые делятся опытом, что игнорирование первых признаков приводит к серьезным последствиям, таким как грыжи межпозвонковых дисков. Люди также говорят о важности своевременной диагностики и лечения, включая физиотерапию и массаж, которые помогают облегчить состояние. В социальных сетях активно обсуждаются методы профилактики, такие как регулярные физические нагрузки и правильная осанка. В целом, мнения о межпозвонковом остеохондрозе подчеркивают необходимость внимательного отношения к своему здоровью и раннего обращения к специалистам.
Диагностика
Общение с пациентом врач начинает со сбора анамнеза, далее проводится визуальный осмотр. Обращают внимание на осанку, походку, активные позы. Обследование проводит невролог или вертебролог. Для подтверждения диагноза назначают инструментальные исследования:
- Рентгенография позвоночника. Проводится в 2 проекциях. Если возникает необходимость, делают дополнительную съемку поврежденного сегмента.
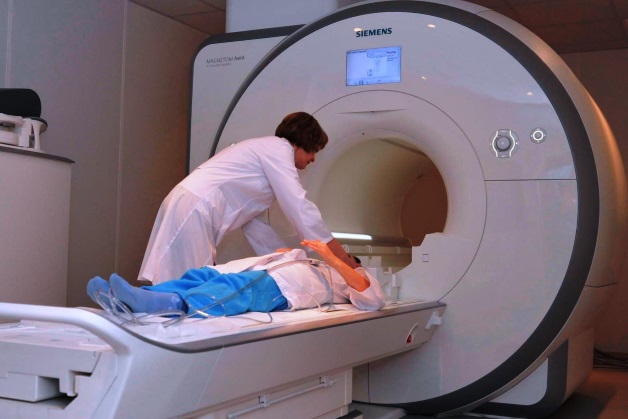
- МРТ. Применяют для оценки состояния спинного мозга и диагностики межпозвонковых грыж.
- Электромиография. Позволяет выявить повреждение нервных волокон.
- Дискография. Дает возможность прицельно исследовать поврежденный диск.
Терапия
Разработано множество методик, направленных на лечение остеохондроза. Остановить развитие патологии терапевтическими методами возможно на 1 и 2 степени заболевания. Комплексный подход и выполнение врачебных предписаний является гарантией выздоровления.
В период обострения необходимо обеспечить покой в поврежденном сегменте. В этих целях применяют фиксацию шейного отдела с помощью воротника Шанца, при грудном и поясничном остеохондрозе назначают постельный режим.
Для купирования болевого синдрома используют анальгетики, примером является «Флупиртин». Противовоспалительные нестероидные препараты обладают жаропонижающим, обезболивающим эффектом и снимают отеки воспаленных тканей. Наиболее популярные: «Диклофенак», «Нимесулид», «Мелоксикам», «Кеторолак».
Снять мышечное напряжение помогут миорелаксанты: «Толперизон», «Тизанидин». Иногда целесообразно пациенту выписать противосудорожные лекарства.
Для улучшения кровотока рекомендуют принимать «Трентал». Хондропротекторы способствуют регенерации хрящевых тканей и замедляют ее разрушение. Их прописывают после снятия острой фазы и применяют длительным курсом.
На заметку. Комплексный подход включает в себя медикаментозную терапию, физиопроцедуры, лечебную физкультуру и массаж. Распространенный метод лечения – плавание. Водные процедуры помогают тренировать мышцы, ослабляют нагрузку на позвоночник, дают возможность расправиться деформированным дискам.
Хирургическое лечение
В случаях неэффективности консервативной терапии и на последних стадиях заболевания необходимо оперативное вмешательство. Чаще операция требуется для пояснично-крестцового отдела. Медицинский консилиум принимает решение о методе проведения хирургического воздействия.
Виды операций:
- дискэктомия – частичное или полное удаление диска;
- фораминотомия – искусственное расширение нервного канала;
- фасетэктомия – ликвидация фасеточных суставов;
- ламинэктомия – частичное удаление костных остеофитов, приводящих к сужению канала спинного мозга;
- корпэктомия – полное удаление тела позвонка и прилежащих дисков.
После удаления хрящевых структур позвоночный сегмент нуждается в стабилизации. Межпозвоночное пространство заполняется специальной средой, которая способствует срастанию позвонков. Иногда для фиксации используют костные аутотрансплантаты.

Срок реабилитации может достигать 6 месяцев. После улучшения состояния пациенту назначаются различные лечебные процедуры, физиотерапия, массаж. Запрещены физические нагрузки и активность.
Профилактика, активный образ жизни и своевременная диагностика способны остановить развитие заболевания на ранних стадиях, не допуская разрушения дисков и деформации позвоночника.
Вопрос-ответ
Как понять, какая у тебя стадия остеохондроза?
1 стадия: происходит уплощение и небольшое выпячивание межпозвонкового диска. 2 стадия: в фиброзном кольце, окружающем диск, появляются трещины, пораженный сегмент позвоночника теряет стабильность. 3 стадия: фиброзное кольцо рвется, формируется грыжа межпозвонкового диска.
Каковы симптомы остеохондроза 2 степени?
II степень – в межпозвоночном диске появляются трещины. Удержание позвоночника в стабильном положении приводит к спазмам, болям в области спины и груди. Диск начинает терять свою упругость, а его высота начинает уменьшаться. Мышцы в области поражения становятся постоянно напряженными.
Каковы симптомы остеохондроза 4 стадии?
4 стадия – период разрастания новообразований (остеофитов) в костной структуре. Появляются артрозы в самом позвоночнике и суставах. Спина становится малоподвижной, а при отсутствии корректного лечения – полностью неподвижной.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для укрепления мышц спины и шеи. Это поможет поддерживать позвоночник в правильном положении и снизит риск развития остеохондроза.
СОВЕТ №2
Обратите внимание на свою осанку. Правильная осанка при сидении и стоянии может значительно снизить нагрузку на позвоночник и предотвратить развитие симптомов остеохондроза.
СОВЕТ №3
Следите за своим весом. Избыточный вес создает дополнительную нагрузку на позвоночник, что может усугубить симптомы остеохондроза. Здоровое питание и физическая активность помогут поддерживать оптимальный вес.
СОВЕТ №4
Не игнорируйте первые симптомы остеохондроза, такие как боль в спине или шее. При их появлении обратитесь к врачу для диагностики и назначения соответствующего лечения.